ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ —
- неизбежный исход всех (за редким исключением) хронических поражений почек
- одна из наиболее значимых медицинских и социальных проблем современности
В ТЕЧЕНИЕ ПОСЛЕДНИХ 1,5 ДЕСЯТИЛЕТИЙ В МИРЕ ПОВСЕМЕСТНО УВЕЛИЧИВАЕТСЯ ЧИСЛО БОЛЬНЫХ С ХПН, что объясняется:
1.ростом заболеваемости сахарным диабетом
2.увеличением количества гипертонических и сосудистых поражений почек, в том числе в связи с общим старением населения
3.Вовлечением почек в патологию при широком спектре заболеваний внутренних органов (при общем прогрессе терапии)
4.Прогрессом в области ЗПТ
КТО БЫЛ ИНИЦИАТОРОМ ВВЕДЕНИЯ ПОНЯТИЯ «ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК»?
NKF – National Kidney Foundation (национальный почечный фонд США)
Ш1995 – Dialysis outcomes Quality initiatives (DOQI)/ Grant from Amgen Inc. Рекомендации по улучшению качества диализной терапии.
Ш1995-1999 – Создание практических рекомендаций по ведению больных на гемодиализе
Ш1999 – “dialysis” в DOQI изменен на “disease” Kidney Disease Outcomes Quality Initiative (K/DOQI) – рекомендации по улучшению качества лечения почечных заболеваний
1.непрерывное увеличение числа больных с ХПН
2.высокая стоимость ЗПТ и в связи с этим ее недостаточная доступность в большинстве регионов мира (80% человечества)
делают ХПН одной из наиболее значимых медицинских и социальных проблем современности
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
| Стадия и фаза | Креатинин крови (ммоль/л) | Наименование | % функционирующей почечной ткани | |
| I | А | норм. | Латентная | 35 – 40% |
| Б | до 0,18; ¯ КФ, U | 30 – 35% | ||
| II | А | 0,19 – 0,44 | Азотемическая | 15 – 30% |
| Б | ,45 – 0,71 | 10 – 15% | ||
| III | А | 0,72 – 1,24 | Уремическая | 5 – 10% |
| Б | 1,25 и > | 2 – 5% | ||
До недавнего времени все классификации ХПН, в том числе и отечественные базировались на оценке тяжести поражения почек по уровню креатинина плазмы крови, как показателю, надежно отражающему величину КФ.
В диапазоне низкой КФ (при снижении МДН) у части больных Pcr может быть нормальным при том, что КФ фактически снижена.
Следовательно: в условиях снижения функции почек показатель Pcr может не отражать адекватно тяжесть повреждения почек (МДН).
При ХПН Pcr может быть занижен вследствие:
- Экскреции не только посредством фильтрации, но и повышенной секреции
- Снижения генерации (у женщин, независимо от пола при снижении функции почек, гипотрофии мышц)
- Повышения внепочечной экскреции при снижении функции почек
Адекватным показателем степени тяжести поражения почек является величина клубочковой фильтрации.
Широко принятое до настоящего времени измерение суточного клиренса креатинина
(Ccr= Ucr x V / Pcr)
неадекватно отражает величину КФ
Это определяется:
- Значительным вкладом канальцевой секреции в экскрецию креатинина
- Ошибками, связанными с неточным сбором суточной мочи
- Искажениями истинного значения Ccr при низком диурезе в связи с возрастанием вклада объема мочи, остающегося в мочевых путях (“вредного пространства”)
ДЛЯ КЛИНИЧЕСКОЙ ПРАКТИКИ ПРЕДЛАГАЕТСЯ ОТКАЗАТЬСЯ ОТ ИЗМЕРЕНИЯ КЛИРЕНСА КРЕАТИНИНА И РАССЧИТЫВАТЬ КФ ПО СПЕЦИАЛЬНЫМ ФОРМУЛАМ:
КОКРОФТА-ГОЛТА или MDRD у взрослых
либо
по SCHWARTZ или COUNAHAN -BARRATT у детей
В ОТЛИЧИЕ ОТ ИЗМЕРЕННОГО Ccr, ПРЕДЛАГАЕМЫЕ РАСЧЕТНЫЕ ФОРМУЛЫ УЧИТЫВАЮТ ВЛИЯНИЕ НА Pcr ВОЗРАСТА, ПОЛА И РАСЫ (то есть принимают во внимание генерацию креатинина)
Формула Кокрофта-Голта (для взрослых):
Ccr= (140-возаст) х вес / Pcr (мкмоль/л) х 1.23 (для муж.)
Формула MDRD (для взрослых):
GFR= 186 x (Pcr)-1,154 x (возраст)-0,203 х 0,742 (для женщин)
Формула Шварца для детей:
Ccr = 0,55 х рост / Pcr
ПРИМЕРЫ
Женщина 65 лет, вес 64 кг. Pcr 400 мкмоль/л,
Сcr по Кокрофту- Голту 12 мл/мин.
(нужен немедленный диализ)
Мужчина 45 лет, вес 80 кг. Pcr 400 мкмоль/л
Сcr по Кокрофту- Голту 23,4 мл/мин.
(стадия плановой подготовки к диализу)
Классификация хронической болезни почек
| Стадия* | Характеристика | СКФ (мл/мин/1.73 м2) |
Врачебная тактика |
| I | Поражение почек с нормальной или повышенной СКФ |
³ 90 | Диагностика и лечение основного заболевания + симптоматическая терапия (цель – замедление темпа прогрессирования и снижения риска развития сердечно-сосудистых осложнений) |
| II | Поражение почек с умеренным снижением СКФ |
60 – 89 | Те же мероприятия. Оценка скорости прогрессирования. |
| III | Средняя степень снижения СКФ | 30 – 59 | Те же мероприятия. Выявление и лечение осложнений. Малобелковая диета. |
| IV | Выраженная степень снижения СКФ | 15 – 29 | Те же мероприятия. Подготовка к почечной заместительной терапии |
| V | Почечная недостаточность | < 15 | Почечная заместительная терапия |
Каковы причины введения понятия «хроническая болезнь почек» ?
А. Терминологические*
Почему вместо термина pre-ESRD (тХПН), предиализная или хроническая почечная недостаточность ввели термин «ХБП»?
- Термин «предиализная тХПН (рre-ESRD) создает впечатление, что диализ является неизбежным
исходом всех болезней почек и что нет таких
видов терапии, которые бы замедлили их прогрессирование. Он равнозначен пониманию
его как «жизнь перед смертью». - Термин «renal failure» также привносит отрицательные эмоции и включает термин «renal», который плохо понимают как больные, так и их родственники. * не надо рассматривать как основные
Б. Единые механизмы прогрессирования различных болезней почек
Это важно!
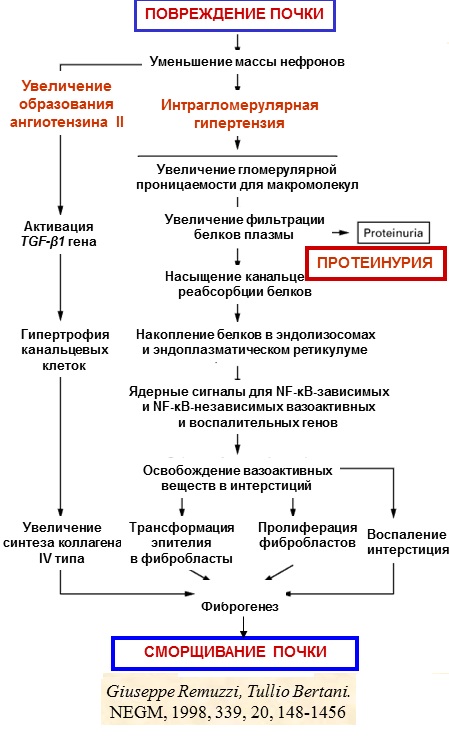
Заболевания почек вне зависимости от нозологической принадлежности имеют обширный перечень общих механизмов их прогрессирования.
Однако, общих не только внутри группы болезней почек, но и общих с заболеваниями сердца, в первую очередь с ИБС .
Факторы, которые определяют прогрессирование ХБП
А. Предрасполагающие к прогрессированию
– мужской пол, старший возраст, генетическая и расовая предрасположенности, малое число нефронов с рождения
Б. Инициализирующие факторы – этиология почечной болезни
В. Факторы несомненного прогрессирования
– артериальная гипертензия, протеинурия нефротического уровня, гипергликемия, гиперлипидемия, курение, беременность, нефротоксины, морфологические изменения по данным нефробиопсии как гломерулосклероз, ТИК, сосудистый склероз).
МЕХАНИЗМЫ ПРОГРЕССИРОВАНИЯ ПОЧЕЧНЫХ БОЛЕЗНЕЙ ПРИ УМЕНЬШЕНИИ МАССЫ ФУНКЦИОНИРУЮЩЕЙ ПОЧЕЧНОЙ ТКАНИ
 Каковы причины введения понятия «хроническая болезнь почек» ?
Каковы причины введения понятия «хроническая болезнь почек» ?
В. Сходство методов первичной и вторичной профилактики разных заболеваний почек
Нефропротекция
Кардиопротекция
Ранняя коррекция метаболических расстройств
Г. Эпидемиологические данные – (распространенность ХБП)
– коррелируют с непомерным увеличением затрат на лечение больных методами заместительной терапии
Это важно!
Отнюдь не у всех больных с ХБП развивается её терминальная стадия, требующая заместительной почечной терапии.
Основной причиной смерти у больных с ХБП являются сердечно-сосудистые болезни (преимущественно ИБС).
Мультидисциплинарный подход (интегративная медицина) – основа успешного лечения больных с хронической болезнью почек
Роли терапевта (врача общей практики) и нефролога в ведении больных с ХБП
| Терапевт | Нефролог |
| Распознавание у больного наличия ХБП или факторов её рискаНаправление больного с ХБП к нефрологу, а при наличии факторов риска – их устранение После обследования у нефролога, При снижении СКФ к 30 мл/мин |
Обследование больного с впервые выявленной ХБП в нефрологическом стационаре – установление нозологической принадлежности ХБП, выработка стратегии и тактики лечения основного заболеванияЛечение основного заболевания, выдача рекомендаций по замедлению прогрессирования снижения функции почек – в тесном контакте с участковым терапевтом При снижении СКФ к 30 мл/мин – Проведение заместительной почечной |
Основные факторы риска и прогрессирования кардио- и ренальных заболеваний
Клинические
– артериальная гипертензия*
– метаболический синдром
– ожирение
Биохимические
– микроальбуминурия / протеинурия*
– дислипопротеидемия*
– гипергликемия*
– гипергомоцистинемия
– окислительный стресс
– воспалительный стресс
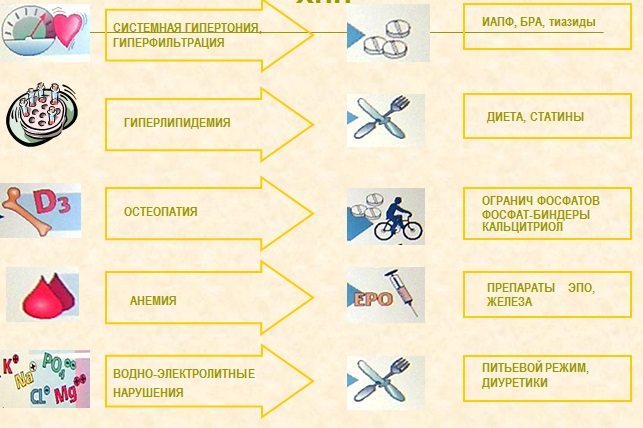
СТРАТЕГИЯ МАКСИМАЛЬНОЙ ЕНОПРОТЕКЦИИ У БОЛЬНЫХ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК
| ЛЕЧЕБНЫЙ ФАКТОР | ЦЕЛЬ ТЕРАПИИ |
| Специфическая ренопротекция | |
| иАПФ или бРА (могут применяться в комбинации, если целевые уровни не достигаются при их максимальной дозе) |
Протеинурия < 0,5 г/сут¯ СКФ < 2 мл/мин в год |
| Кардиоренальная протекция | |
| Дополнительная антигипертензивная терапия | АД < 130/80 при протеинурии < 1 г/сутАД < 125/75 при протеинурии > 1 г/сут |
| Ограничение пищевого белка | 0,6 – 0,8 г/кг/сут |
| Контроль гликемии у диабетика | HbA1c < 6,5% |
| Холестерин-снижающая терапия | ЛПНП < 100 мг% |
| Применение эритропоэтина | Hb ≥ 120 г/л |
| Ограничение соли в пище | 3 – 5 г/сут |
| Прекращение курения | Абстиненция |
| Контроль за весом тела | Идеальный вес тела |
| Антитромбоцитарная терапия | |
| Коррекция повышенного Са ´ Р | |
| Избегать нефротоксических препаратов, включая фито- и диетические добавки | |
Основные классы антигипертензивных препаратов
- диуретики
- b-адреноблокаторы
- ингибиторы АПФ
- антагонисты Са++ каналов
- α1-блокаторы
- блокаторы РАТ1
Схема антигипертензивной терапии у больных с ХБП
Протеинурия <1 г/сут
Целевой уровень АД £ 130/80
Назначить
- ограничение потребления NaCl
- диуретики
- ингибиторы АПФ
- бета-блокаторы
Протеинурия >1 г/сут
Целевой уровень АД £ 125/75
Назначить
- ингибиторы АПФ
- ограничение потребления NaCl
- антагонисты рецепторов ангиотензина II
- бета-блокаторы
Регистрировать в течение 2-4 нед.:
- креатинин и калий плазмы, уровень гемоглобина и протеинурии
Если эффекта нет:
- уточнить, выполняются ли назначения?
- увеличить дозу ингибитора АПФ
- добавить диуретики, блокаторы Са++ каналов
- добиться успеха в течение 3 мес.
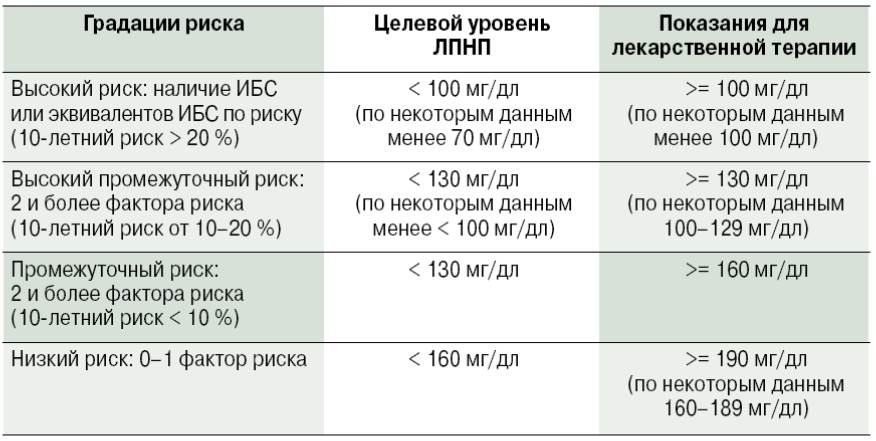
Целевые уровни ЛПНП и показания для лекарственной терапии (рекомендации экспертов Национальной образовательной программы США по холестерину)
 Дозировка и титрование дозы рчЭПО (NKF-K/DOQI)
Дозировка и титрование дозы рчЭПО (NKF-K/DOQI)
Начальная доза для п/к введения – от 80 до 120 МЕ/кг/нед
(обычно 6000 МЕ/нед) в 2 или 3 приема
Начальная доза для в/в введения – от 120 до 180 МЕ/кг/нед (обычно 9000 МЕ/нед)
При повышении Ht < 2% в течение 2-4 недель доза рчЭПО должна быть повышена на 50%
При повышении Ht >8% в течение 4 недель или превышении целевых значений Ht доза рчЭПО должна быть снижена на 25%