Рак мочевого пузыря классификация, диагностика, принципы лечения
Факторы риска
Производственные вредности (ариламины) — производство красителей, резиновая и текстильная промышленность.
Курение — ариламины в составе табачного дыма (в т.ч. «легких» сигарет).
Риск развития опухолей мочевого пузыря у курильщиков в 2-3 раза выше, чем у некурящих.
Ятрогенные воздействия (цитостатики, радиоиндуцированные опухоли)
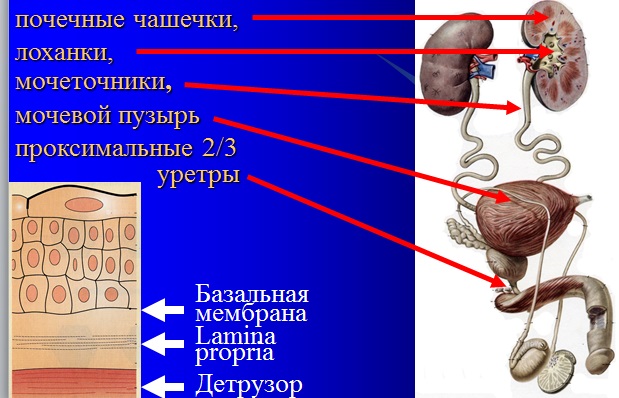
РМП – обычно переходноклеточный рак —
рак из уротелия, выстилающего:
Характерная черта опухолей из переходного эпителия (уротелия) — множественность очагов поражения (мультицентричность).
В процессе диагностики, лечения РМП и диспансерного наблюдения
необходимо представлять состояние выше- и нижележащих отделов
мочевыводящих путей.
Основные морфологические разновидности опухолей МП
- Переходноклеточная (уротелиальная) карцинома > 90%
- Плоскоклеточная карцинома — 5%
- Железистые карциномы < 5%
- Низкодифференцированные карциномы < 5%
- Неэпителиальные опухоли (саркомы, меланомы, лимфомы) < 5%
70 – 80% уротелиальных опухолей диагностируются на неинвазивных стадиях, причем 30-85% поверхностных опухолей рецидивируют после первичного лечения;
10 – 30% поверхностных опухолей прогрессируют в мышечно-инвазивные и метастатические карциномы.
20 – 30 % уротелиальных опухолей уже при выявлении характеризуются инвазивным ростом
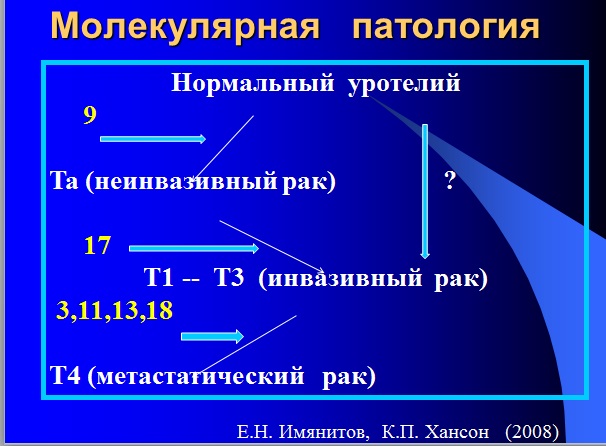
Молекулярная патология
Гистологическая классификация опухолей мочевого пузыря, принятая ВОЗ в 1973 году (F.K.Mostofi), наиболее популярна и в наши дни.
Классификация отражает многообразие опухолей, эпителиальных аномалий и опухолеподобных поражений.
Без учета предусмотренных классификацией патологических процессов невозможна дифференциальная диагностика РМП (клиническая и морфологическая).
1.Эпителиальные опухоли
А. Переходноклеточная папиллома
Б. Переходноклеточная папиллома,
инвертированный тип.
В. Плоскоклеточная папиллома
Г. Переходноклеточный рак
Д. Варианты переходноклеточного рака
С плоскоклеточной метаплазией
С железистой метаплазией
С плоскоклеточной и железистой
метаплазией
Е. Плоскоклеточный рак
Ж. Аденокарцинома
З. Недифференцированный рак
- Неэпителиальные опухоли
А. Доброкачественные
Б. Злокачественные
Рабдомиосаркома
Прочие
3. Смешанная группа опухолей
А. Феохромоцитома
Б. Лимфомы
В. Карциносаркома
Г. Меланома
Д. Другие новообразования - Неопухолевые изменения эпителия
(эпителиальные аномалии)
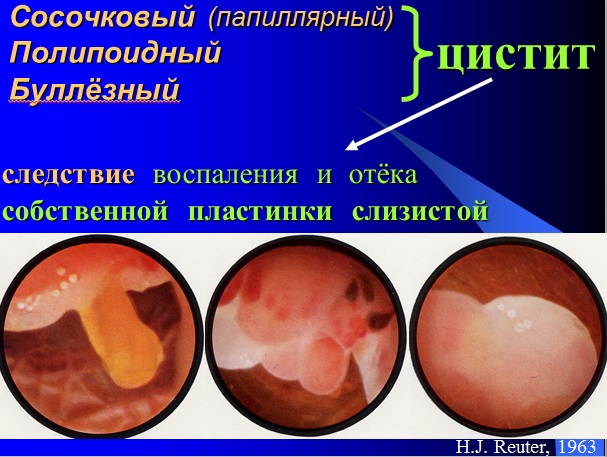
А. Сосочковый (полипоидный) цистит
Б. Гнёзда фон Брунна
В. Кистозный «цистит»
Г. Железистая метаплазия
Д. «Нефрогенная» аденома
Е. Плоскоклеточная метаплазия
ВОЗ гистологическая классификация опухолей мочевыводящих путей (2004)
Уротелиальные опухоли
- Инфильтрирующая уротелиальная карцинома 8120/3
- С плоскоклеточной дифференцировкой
- С железистой дифференцировкой
- С трофобластической дифференцировкой
- Гнездная
- микрокистозная
- Микропапиллярная 8131/3
- лимфоэпителиомоподобная 8082/3
- Лимфомоподобная
- Плазмоцитоидная
- Саркоматоидная 8122/3
- Гигантоклеточная 8031/3
- Недифференцированная 8020/3
Неинвазивные уротелиальные неоплазии
- Уротелиальная карцинома in situ 8120/2
- Неинвазивная папиллярная уротелиальная карцинома, высокий грейд 8130/23
- Неинвазивная папиллярная уротелиальная карцинома, низкий грейд 8130/21
- Неинвазивная папиллярная уротелиальная неоплазма с низким потенциалом злокачественности 8130/1
- Уротелиальная папиллома 8120/0
- Инвертированная уротелиальная папиллома 8121/0
Плоскоклеточные неоплазмы
- Плоскоклеточная карцинома 8070/3
- Веррукозная карцинома 8051/3
- Плоскоклеточная папиллома 8052/0
- Железистые неоплазмы
- Аденокарцинома 8140/3
- Кишечного типа
- Муцинозная 8480/3
- Перстневидноклеточная 8490/3
- Светлоклеточная 8310/3
- Ворсинчатая аденома 8261/0
Нейроэндокринные опухоли
- Мелкоклеточная карцинома 8041/3
- Карциноид 8240/3
- Параганглиома 8680/1
Меланоцитарные опухоли
- Злокачественная меланома 8720/3
- Невус
Мезенхимальные опухоли
- Рабдомиосаркома 8900/3
- Лейомиосаркома 8890/3
- Ангиосаркома 9120/3
- Остеосаркома 9180/3
- Злокачественная фиброзная гистиоцитома 8830/3
- Лейомиома 8890/0
- Гемангиома 9120/0
- Прочие
Опухоли гемопоэтической и лимфоидной ткани
- Лимфома
- Плазмоцитома 9731/3
Разнообразные опухоли
- Карцинома из желез Skene, Cowper и Littre
- Метастатические опухоли и опухоли, распространяющиеся из других органов
Ни один из аспектов патологии МП не вызывает такого количества разногласий, как отношение к переходноклеточной папилломе.
(D.J. Grignon, 1997)
Вероятно, имеются ДВА процесса, сходных по цистоскопической картине и формальным морфологическим критериям:
- ПЕРЕХОДНОКЛЕТОЧНАЯ ПАПИЛЛОМА
- НЕИНВАЗИВНАЯ ПАПИЛЛЯРНАЯ КАРЦИНОМА
Переходноклеточная папиллома
- не > 2-3% опухолей мочевого пузыря
- обычно одиночная
- тонкая нежная ворсина, покрытая неизменённым переходным эпителием, насчитывающим не > 6 слоёв клеток
Инвертированная папиллома — следствие пролиферации базального слоя клеток уротелия в сторону собственной пластинки слизистой.
- < 1% опухолей МП
- в 6-7 раз чаще у мужчин
- плотный узел, серовато-белый,
с гладкой блестящей поверхностью
- клинически — макрогематурия
- после ТУР обычно не рецидивирует
Гнёзда фон Брунна
- чётко очерченные скопления клеток уротелия в толще собственной пластинки слизистой (lamina propria)
- ”эпителиальная аномалия”
- частота выявления (по материалу аутопсий)
достигает 85—95%
- цистоскопически слизистая шероховатая,
неровная — ”зернистый” или “гранулярный”
цистит
Железистый цистит (cystitis glandularis)
- следствие железистой метаплазии эпителия гнёзд фон Брунна
- частота выявления (по материалу аутопсий) достигает 70%
- железы выстланы цилиндрическим или кубическим эпителием
Железистый цистит
Железистый цистит с явлениями кишечной метаплазии (бокаловидные клетки) — увеличение риска возникновения злокачественных опухолей МП
- формирование мелких кистозных полостей в результате дегенеративных изменений центрально расположенных клеток гнёзд фон Брунна
- частота выявления достигает 60%
- цистоскопически — полупрозрачные кисты перламутрово-белого или желто-коричневого цвета диаметром не > 5мм
Плоскоклеточная метаплазия уротелия
— мнения об отношении к РМП противоречивы
— вероятно, термин применяется для обозначения различных по этиологии, патогенезу и прогнозу состояний
1. Участки МПЭ без ороговения, выявляемые в стенке МП у практически
здоровых женщин в 36-86%
— вариант нормы, отражающий особенности гормонального фона
— при цистоскопии — бледные серовато- белые островки, иногда окружены зоной гиперемии
— если имеется дизурия (императивные позывы, учащенное мочеиспускание), процесс именуют псевдомембранозным тригонитом
2. Плоскоклеточная метаплазия с выраженным ороговением — лейкоплакия
- защитная реакция на хроническое воспаление или повреждение (конкременты, дренажи и т.п.)
- по классификации ВОЗ—неопухолевый процесс, однако риск развития РМП на фоне лейкоплакии возрастает, особенно при явлениях акантоза и дисплазии уротелия
- лейкоплакия при шистозомиазе предшествует
плоскоклеточному РМП
- цистоскопически – серовато — белые бляшки, возвышающиеся над уровнем слизистой
Плоскоклеточный рак, ассоциированный с шистозоматозом
Основная специфическая черта
переходноклеточной
карциномы МП —
— зависимость клинического течения, прогноза и лечебной тактики от
инвазии
опухоли в мышечный слой
— макрогематурия
— дизурия
— боли (над лобком, в промежности,
в области крестца)
-уретеропиелоэктазия гидронефроз
пиелонефрит
почечная недостаточность
может быть абсолютно нормальной,
либо выявлять участки
«мшистой», «гранулярной»
или «бархатистой» слизистой
Цитологическое исследование
осадка мочи
Антиген опухолей МП (ВТА) 74 73
Протеин ядерного
матрикса (NMP-22) 53 60
Продукты деградации
фибриногена (FDP) 52 91
Уровень теломеразы 70 99
Цитокератин (СК20) 86 96
Метод флюоресцентной
in situ гибридизации (FISH) 81 96
Ультразвуковая томография
(трансабдоминальная, трансректальная,
трансвагинальная, трансуретральная)
—Та — неинвазивная папиллярная
— Тis — интраэпителиальный рак,
«плоская опухоль»
—Т1 — инфильтрация ограничена
субэпителиальной
соединительной тканью
Как правило, поверхностные опухоли
— характеризуются более
благоприятным прогнозом
— требуют менее обширных
хирургических вмешательств
Уретерокутанеостомия
(выведение мочеточников на кожу)
Традиционное мнение:
Не обеспечивает приемлемого
качества жизни
Необходимость постоянных
интубационных дренажей
Камнеобразование
Прогрессирование пиелонефрита
Уретеросигмостомия
(имплантация мочеточников в сигмовидную кишку)
Осложнения:
Гиперхлоремический и
гипокалиемический ацидоз
Восходящая инфекция
Стриктуры мочеточников
Почечная недостаточность
Операция Брикера
(илеальный кондуит)
Мочевой резервуар из илеоцекального отдела кишечника