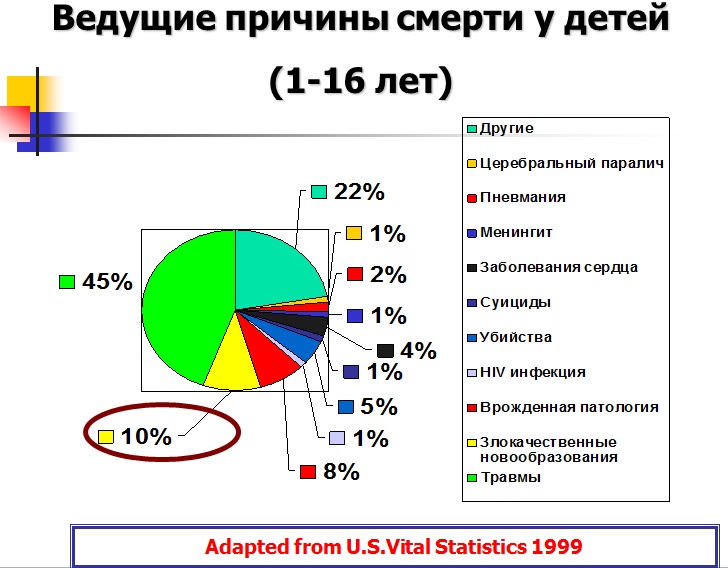
Ведущие причины смерти у детей
(1-16 лет)
 Диагнозы в 21752 случаев злокачественных заболеваний у детей по данным немецкого детского ракового регистра 1980-1995, Mainz
Диагнозы в 21752 случаев злокачественных заболеваний у детей по данным немецкого детского ракового регистра 1980-1995, Mainz
Лейкемии 7435 34,2%
Опухоли ЦНС 3608 16,6%
Лимфомы 2555 11,7%
Опухоли симпатической нервной системы 1649 7,6%
Опухоли почек 1397 6,4%
Мягкотканные саркомы 1446 6,6%
Рабдомиосаркома 840 3,9%
Опухоли костей 1088 5,0%
Остеосаркома 597 2,7%
Саркома Юинга 379 1,7%
Опухоли из зародышевых клеток 870 4,0%
Гистиоцитоз Лангерганса 624 2,9%
Злокачественные гистиоцитозы 48 0,2%
Ретинобластомы 525 2,4%
Опухоли печени 230 1,0%
Карциномы и другие эпителиальные
опухоли 200 0,9%
Трудности диагностики опухолей у детей на ранних стадиях связаны (Солидные опухоли у детей):
- Отсутствие онкологической настороженности и специальных знаний врачей.
- Симптомы и признаки опухолевых заболеваний обычно неспецифичны и могут имитировать другие наиболее часто встречающиеся детские заболевания.
- Редкие заболевания у детей
- Клиника определяется как локализацией опухоли, так и её биологическими свойствами
- Основная проблема — понять, что речь идёт об объёмном процессе
- Центральный момент диагностики — морфологическое исследование
Эпидемиология онкогематологических заболеваний (ОГЗ)
- Общая заболеваемость: у детей составляет 1-2 случая на 10. 000 детей, у взрослых этот показатель в десятки раз выше.
- У взрослых 90% опухолей связано с воздействием внешних факторов,
- для детей большее значение имеют генетические факторы.
Солидные опухоли у детей: общие данные (Mainz, 1996)
Стандартизированная частота:
31/1 миллион детей в год
Кумулятивная заболеваемость у детей в возрасте
0-15 лет: 1770-1965/1 миллион
или
0,2% всех детей в возрасте от 0 до 15 лет заболевают
или
1 из 500 детей страдает злокачественным заболеванием
Возрастная зависимость как правило имеет место, но различна при разных заболеваниях
Классификация ОГЗ:
Выделяют три большие группы опухолей, встречающихся у детей:
- Эмбриональные опухоли
- Ювенильные опухоли
- Опухоли взрослого типа
Эмбриональные опухоли
возникают вследствие перерождения или ошибочного развития зародышевых клеток.
К ним относятся:
- PNET (опухоли из нейроэктодермы);
- гепатобластома;
- герминогенные опухоли;
- медуллобластома;
- нейробластома;
- нефробластома;
- рабдомиосаркома;
- ретинобластома.
Ювенильные опухоли
возникают вследствие малигнизации зрелых тканей.
К ним относятся:
- астроцитома;
- лимфогранулематоз (Болезнь Ходжкина);
- неходжскинские лимфомы;
- остеогенная саркома;
- синовиальноклеточная карцинома.
Опухоли взрослого типа
у детей встречаются редко.
К ним относятся:
- гепатоцеллюлярная карцинома,
- назофаренгиальная карцинома,
- светлоклеточный рак кожи,
- шваннома и некоторые другие.
Наследственные заболевания, предрасположенные к ОГЗ
| Заболевания | Наследственность | Опухоль |
| Факоматозы:
· Нейрофиброматоз · Бугорчатый склероз · Невусный базальноклеточный карцинаматозный синдром |
Аутосомно-доминантный тип | ОГМ,
саркома, ОЛ базальноклеточная карцинома |
| Метаболические заболевания:
· Болезни накопления IV типа · Наследственная тирозинемия · Галактоземия · Гиперметионинемия · Дефицит альфа-1- антитрипсина |
Аутосомно-рециссивный | Гепатома
гепатобастома |
ПИД:
|
Сцепленны с полом
? АД |
Лейкозы,
ОГМ |
| Заболевания нестабильности хромосом или повреждения ДНК:
Пигментная ксеродерма Атаксичекая телеангиоэктазия Синдром Блума Анемия Фанкони |
Аутосомно-рецисивный | Рак кожи, меланома
ОГМ, яичников, ОЛ, ЖКТ, гепатома |
Распределение детского рака в зависимости от возраста
| опухоль | н/р и до 1 года | 1-3 года | 3-11 лет | 12-21 год |
| лейкозы | Врожденные ОЛЛ;
ОМЛ Ювенильный ХММЛ |
ОЛЛ
ОМЛ Ювенильный ХММЛ |
ОЛЛ
ОМЛ |
ОМЛ
ОЛЛ |
| лимфома | Очень редко | лимфобластные | Лимфобластные
Зрелые |
Лимфобластные
Зрелые ЛГМ |
| Опухоли ЦНС | Медулобластома
Эпендимома Астроцитома Опухоли сосудистого сплентения |
Медулобластома
Эпендимома Астроцитма Опухоли сосудистого сплентения |
Мозжечковая астроцитома
Медулобластома Астроцитома Эпендимома краниофарингиома |
Мозжечковая астроцитома
Астроцитома Краниофарингиома Медулобластома |
| Голова и шея | Ретинобластома
Нейробластома РМС Множественный эндокрин-ный тумор |
Ретинобластома
Нейробластома РМС |
РМС
лимфома |
РМС
Лимфома |
| Грудная клетка | Нейробластома
тератома |
Нейробластома
тератома |
Нейробластома
Лимфома РМС |
Лимфома
Саркома Юинга РМС |
| Брюшная полость | Нейробластома
Мезобласти-ческая нефрома Гепатобластма ОВ >6м |
Нейробластома
ОВ Гепатобластома |
Нейробластома
ОВ Лимфома гепатома |
Лимфома
ГЦК РМС |
| гонады | Опухоль эндодермального синуса
Тератома Ботриоидная саркома нейробластома |
РМС
Опухоль эндодермального синуса Светлоклеточный рак почки |
РМС | РМС
Дисгерминома Тератокарцинома, тератома Эмбриональная карцинома яичек и яичников |
| конечности | Фибросар-кома | Фибросаркома
РМС |
РМС
Саркома Юинга |
Остеосаркома
РМС Саркома Юинга |
Ранняя симптоматика ОГЗ
| Основная жалоба | Предполагаемая злокачественная опухоль |
| 1. Хроническое истечение(дренирова-ние) из уха | 1. Рабдомиосаркома;
Лангергансоклеточный гистиоцитоз |
| 2. Периодическая лихорадка с костной болью | 2. Саркома Юинга;
Лейкемия |
| 3. Головная боль и рвота по утрам | 3. Опухоль мозга |
| 4. Лимфаденопатия в области шеи, рефрактерная к антибиотикотерапии | 4. Лимфогранулематоз;
Неходжскинская лимфома |
| 5. «Белая точка» на глазном яблоке | 5. Ретинобластома |
| 6. Птоз | 6.Лейкемия; нейробластома; гистиоцитоз; рабдомиосаркома |
| 7. Отек лица и шеи | 7.Неходжскинская лимфома; лейкемия. |
| 8. Объемное образование в брюшной полости | 8. Опухоль Вильмса; нейробластома; гепатобластома |
| 9. Бледность кожных покровов и утомляемость | 9. Лейкемия, лимфома |
| 10. Боль в костях | 10. Лейкемия; Саркома Юинга; нейробластома; остеосаркома |
| 11. Прихрамывание | 11. Остеосаркома и другие костные опухоли |
| 12. Кровотечение из половых путей | 12. Герминоклеточные опухоли; рабдомиосаркома |
| 13. Потеря веса | 13. Лимфогранулематоз |
Дифференциальная диагностика
| Симптомы | Незлокачественные заболевания | Злокачественные заболевания |
| Головная боль и рвота по утрам | Мигрень, синуситы | Опухоли мозга |
| Лимфаденопатия | Инфекция | Лимфома |
| Боль в костях | Инфекция, травма | Опухоли костей |
| Объемное образование в брюшной полости | Инфекция, киста | Опухоль Вильмса |
| Объемное образование в средостении | Инфекция, киста | Лимфома
|
| Панцитопения
кровотечение |
Инфекция
Коагулопатия; тромбоцитопения |
Лейкемия
Лейкемия
|
Необычные симптомы у детей с подозрением на ОГЗ
| ОЛЛ | Гиперкальциемия, гипогликемия
циклическая иейтропения, эозинофилия, апластическая анемия, образования в легком, ревматоидный артрит, вирус-ассоциированный гемофагоцитарный синдром, узлы в коже, перикардит |
| ОМЛ | Миелофиброз, образование в средостении, образование в области яичников,
перикардит, хлорома |
| Болезнь Ходжкина | Нефротический синдром, дерматомиозит,
кожный зуд |
| Гермиклеточные опухоли | Parinaud синдром (невозможность направить взгляд вверх и синдром «заходящего солнца») |
| Тимома, опухоли ЦНС | Miasthenia gravis |
| Опухоль Вильмса | Гипогликемия,
тромбоз нижней половой вены, анемия |
| Гепатома/
гепатоцелюллярная карцинома |
Эритроцитоз,
тромбоцитоз, тромбоз нижней полой вены |
| Саркома Юинга | Синдром верхней полой вены, воспалительный синдром |
| Рабдомиосаркома | Перикардид,
пульмонарные/бронхиальные кисты. |
Ранние симптомы при развитии опухолей головного мозга (ОГМ)
Клинические симптомы разнообразны и зависят от возраста, локализации и темпов роста опухоли
Продолжительность до постановки диагноза 4-6 месяцев
Основные симптомы:
Повышение внутричерепного давления (обструкция СМЖ)
классическая триада:
- утренняя головная боль
- тошнота, рвота
- сонливость
Неврологический дефицит инфратенториальные опухоли (ствол мозга и мозжечок)
- нарушение координации и походки
- паралич черепных нервов (V, VII, IX пара)
супратенториальные опухоли
- судороги
- эндокринные нарушения (гипоталамический синдром)
- нарушение зрения
диплопия (VI пара) — у маленьких детей
(проявляться частым миганием и стробизмом),
Parinaud синдром (невозможность направить
взгляд вверх и синдром «заходящего солнца»).
Признаки и симптомы опухолей мозга у детей 0-3 года
- Новый эпизод судорог, не связанный с лихорадкой
- Эпизоды ’’ пристального взгляда’’, прекращения нормальной активности, автоматических движений
- Прогрессирующая слабость или нарушение координации, косоглазие
- Персистирующая и прогрессирующая рвота без видимой причины
- Преждевременное половое развитие или другие признаки эндокринологической дисфункции, в том числе задержка роста
- раздражительность, анорексия,
- задержка развития
- увеличение размеров черепа
Диагностические мероприятия
Компьютерная томография с контрастом и без позволяет выявить до 95% всех опухолей.
предпочтительнее МРТ:
- исследование у нестабильных пациентов
— МРТ
- Нет воздействия ионизирующего излучения (особенно важно при многократных исследованиях и наблюдении пациента).
- Более высокая чувствительность (особенно ЗЧЯ и височная зона (могут скрываться костными артефактами на КТ)).
- Возможность изображения в нескольких плоскостях (особенно важно для планирования нейрохирургического вмешательства).
Спинальные опухоли у детей и подростков
- могут возникать в любом месте
- симптомы сдавления спинного мозга
- Жалобы: на боли в спине — особенно если боль усиливается в лежачем положении и уменьшается в сидячем.
- спазм мышц параспинальной области;
- деформация осанки (прогрессирующий сколиоз);
- сопротивление при сгибании туловища;
- нарушение походки;
- слабость, вялость или спастика;
- изменения рефлексов (снижение в руках и повышение в ногах);
- нарушение чувствительности ниже уровня поражения ( в 30%);
- симптом Бабинского;
- нарушение функции тазовых органов;
- нистагм (поражение шейного отдела);
Боль в костях и суставах
Персистирующая костная боль или арталгия, особенно в ассоциации с мягкотканными образованиями, отеком или ограничением двигательных функций, необходимо срочно выполнить радиографическое исследование.
- Остеосаркома — 79 %
- Саркома Юинга — 89 %
- Лейкозы — 33 %
Остеосаркома
- Высокозлокачественная опухоль костей у детей, продуцирующая опухолевый остеоид
- Составляет 3% от всех злокачественных заболеваний у детей, частота — 0,3 на 100000 детей и подростков <21. Типичный возраст – 2-ое десятилетие жизни
- Точечные мутации гена p53 или гена ретинобластомы Rb1 в 60% случаев
- Самая частая вторичная опухоль
- Чётко верифицирован экзогенный фактор: облучение
- Выживаемость без химиотерапии 10%
Остеосаркома: рентгенологическая картина
- Поражение коркового и мозгового вещества
- нарушение непрерывности кортекса
- “Sunburst”- феномен
- Треугольник Кодмэна
- чередование остеосклеротических и остеолитических зон
Клинико-рентгенологическая картина саркомы Юинга
- Анамнез: 6-8-12 месяцев
- Перемежающиеся боли
- Локальный отёк
- Реже – лихорадка, потеря веса, СОЭ
- Рентгенологически:
- Литические изменения кости
- Периостальное склерозирование
- Периостальное и ламинарное костеобразование: «симптом репчатого лука»
Саркома Юинга правой подвздошной кости у 8-летнего мальчика
- Кости таза и нижних конечностей поражаются в 2/3 случаев
- Клинически боль и локальный отёк
- При этой локализации – поздняя диагностика и длительный анамнез наиболее типичны
Саркома Юинга: метастазы в лёгкие
У 25% пациентов в момент инициальной диагностики имеются метастазы
Типичные места метастазирования:
- Лёгкие
- Кости
- Костный мозг
РАЗБОР КЛИНИЧЕСКИХ СЛУЧАЕВ
Анамнез заболевания: в марте 2008г. появились боли в левом плече, вначале не постоянные, не интенсивные. В мае была травма, боли усилились, появилась припухлость.
13.05.2008 – осмотр травматолога, R-графия. Заключение: перелом.
Лечение: гипсовая лангета на 3 недели. После снятия гипса – припухлость плеча значительно увеличилась.
Назначены физиолечение на 10 дней. Результат — боли усилились.
Обследование в Гомельском ОКОД 14.07-18.07.2008. Выполнены:
R-графия левой плечевой кости,
КТ орг.гр.клетки,
пункционная биопсия опухоли, сцинтиграфия костей скелета
Диагноз: Остеосаркома в\3 левой плечевой кости со вторичными изменениями в легких, T2N0M1, IV стадия. 18.07.2008-выдвно направление в РНПЦДОГ.
22.07.2008г. поступила в РНПЦДОГ. Пациентке проведена комплексная терапия:
11 блоков ХТ,
3.03.2009-резекция левой плечевой кости + эндопротезирование,
9.04.2009-торакотомия справа, удаление mts в легком
интерферонотерапия («пегасис»).
вывод: причина запущенной формы – ошибка в рентгенологической диагностике (Рогачевская ЦРБ)
И.М., 14 лет. Диагноз: C 40.0 Остеогенная саркома в/3 левой плечевой кости с множественными mts в легкие. T2N0M1, IV стадия. (4)
Г.К., 12 лет, Диагноз: Остеосаркома левой бедренной кости с переходом на коленный сустав, множественные метастазы в оба легкие и костный мозг. T2N0M1, IV стадия.
Анамнез заболевания:
в ноябре 2008г. после травмы левой ноги появились боли в области левого коленного сустава.
10.11.2008г. — осмотр травматолога ЦРБ, диагноз: ушиб.
Лечение: нестероидные противовоспалительные препараты и сухое тепло на место ушиба.
Г.К., 12 лет, Диагноз: Остеосаркома левой бедренной кости с переходом на коленный сустав, множественные метастазы в оба легкие и костный мозг. T2N0M1, IV стадия.
Повторный осмотр травматолога 14.11.2008г., выполнена R-графия левого коленного сустава — патологии не выявлено.
Диагноз – тот же. К лечению добавлены физиотерапевтические процедуры, гипсовая лангета.
На фоне лечения боли в левой ноге усиливались.
6.01.2009г. — снова консультация травматолога ЦРБ, с повторной R-графия сустава.
Заключение рентгенолога: контрактура левого коленного сустава. Выдано направление к областному специалисту.
В Гомельской ОКБ, при R-исследовании, выявлена опухоль левого бедра.
Г.К., 12 лет, Диагноз: Остеосаркома левой бедренной кости с переходом на коленный сустав, множественные метастазы в оба легкие и костный мозг. T2N0M1, IV стадия.
Поступление в ГУ РНПЦДОГ — 21.01.2009г. Обнаружены множественные mts в легкие и поражение КМ
Лечение: 5 блоков ПХТ +высокодозный МТХ
ампутация левой конечности.
27.07.2009г.- прогрессирование опухоли с метастазами в головной мозг,
Переведен на паллиативную терапию под наблюдение «Хосписа».
Умер 5.08.2009г от прогрессирования опухоли.
Г. К., 12 лет, Остеосаркома левой бедренной кости с переходом на коленный сустав, множественные mts в оба легкие и КМ. T2N0M1, IV стадия.
Г. К., 12 лет, Остеосаркома левой бедренной кости с переходом на коленный сустав, множественные mts в оба легкие и КМ. T2N0M1, IV стадия.
Г. К., 12 лет, Остеосаркома левой бедренной кости с переходом на коленный сустав, множественные mts в оба легкие и КМ. T2N0M1, IV стадия
Скрининговое обследование при подозрении на объемное образование в брюшной полости
- возраст больного
- физикальный осмотр:
— релаксация, клизма,
-катетеризация мочевого пузыря,
-ректальное исследование,
У здоровых детей может пальпироваться:
- край печени и селезёнки
- почки
- переполненный мочевой пузырь
- аорта
- сигмовидная кишка
- фекалии
- позвоночник
—девочек-подростков — осмотр гинеколога,
—но у маленьких детей бимануальная пальпация живота и per rectum — предпочтительней
—исследования должны проводиться опытными докторами
—Размер, подвижность и консистенция — мало информативны для определения природы образования
—УЗИ-исследование
— КТ-исследование, радиографическое исследование
— урография
Нейробластомы
Нейробластомы – опухолевые массы, расположенные вдоль симпатических нервных стволов.
В 75 % случаев нейробластомы представлены бессимптомными опухолями брюшной полости с метастазами.
- Выявляются при дородовой ультразвуковой диагностике.
- Имеют благоприятное течение
- Лечатся хирургически, особенно при наличии нескольких благоприятных прогностических факторов.
- В 7 из 10 случаев нейробластома на момент диагностики уже имеет метастазы.
- У многих детей опухолевые массы в брюшной полости не пальпируются, только у 50 % повышен уровень катехоламинов в моче.
Ранние симптомы Нейробластомы
Симптомы, несвязанные с ростом опухоли
- хроническая диаррея
- опсомиоклонус (симптом танцующих глаз)
- эритроциты типа зубчатого колеса
- задержка роста и развития
- синдром Кушинга
- псевдомышечная дистрофия
- застойная сердечная недостаточность
- застольные ругательства
Редкие симптомы, связанные непоспедственно с ростом опухоли
- синдром Горнера
- синдром верхней полой вены
- гидроцефалия (вовлечение мозговых оболочек,кавернозных синусов)
- слепота
- подкожные узлы
- лейкемические реакции
- Miasthenia gravis
- гетерохромия
Ранние неспецифические системные проявления нейробластом
- летаргия,
- анорексия,
- бледность кожных покровов,
- снижение веса,
- боли в животе,
- слабость
- раздражительность.
Диагностика нейробластомы
Онкомаркеры — нейронспецифическая энолаза
- Биохимическое исследование: ферритин плазмы, лактатдегидрогеназа,
- КТ-исследование и УЗИ-исследование
- Сканирование с 99 Тс при поражениях костей
- Молекулярно-биологические и цитогенетические исследования — Плоидность ДНК, N-myc антиген амплификация (количество копий) и цитогенетическое исследование мазков
- МРТ с трехмерными измерениями, метайодобензилгуанидином (MIBG)-сканирование
РАЗБОР КЛИНИЧЕСКИХ СЛУЧАЕВ
С. К., 3 месяца. Нейробластома правого надпочечника с mts в правую и левую доли печени. T2N0M1, IV стадия.
Анамнез заболевания:
Жалоб не было. 17.12.2008 при проф.осмотре участковым педиатром выявлена опухоль в правом подреберье.
Гомельской ОКБ, отд. детской хирургии 17.12 — 18.12.2008:
УЗИ — опухоль у верхнего полюса правой почки 10 х 6 см.
С. К., 3 месяца. Нейробластома правого надпочечника с mts в правую и левую доли печени. T2N0M1, IV стадия.
ГУ РНПЦДОГ — поступил 22.12.2008.
Лечение оперативное: 29.12.2008 — лапаротомия, удаление опухоли забрюшинного пространства. Морфологическое заключение: дифференцирующаяся нейробластома. В настоящее время пациент находится на диспансерном учете в консультативно-поликлиническом отд. ГУ РНПЦДОГ. На 12.05.2012 – без признаков прогрессирования.
С. К., 3 месяца. Нейробластома правого надпочечника с mts в правую и левую доли печени. T2N0M1, IV стадия.
Случай рассмотрен на заседании экспертной комиссии УЗ «Речицкая ЦРБ».
Вывод: причина запущенной формы – скрытое течение
С. К., 3 месяца. Нейробластома правого надпочечника с mts в правую и левую доли печени. T2N0M1, IV стадия.
Р.Н., возраст — 1 месяц. Диагноз: Нейробластома забрюшинного пространства справа с mts в забрюшинные л\узлы, печень, кожу брюшной и грудной стенки, поражение КМ T3N1M1, IV стадия.
Анамнез заболевания:
после рождения сохранялась гипербилирубинемия
при УЗИ исследовании в Минском областном роддоме выявлена опухоль правого надпочечника.
В ГУ РНПЦДОГ пациент был переведен 8.01.2009,
Несмотря на проводимую полихимиотерапию, опухоль прогрессировала и 15.02.2009г. наступила смерть от полиорганной недостаточности.
Вывод: диагноз выставлен своевременно, ошибок в диагностике не было.
Р.Н.,1 месяц. Нейробластома забрюшинного пространства справа с mts в забрюшинные л\у, печень, кожу брюшной и грудной стенки, КМ T3N1M1, IV стадия.
Ш.Д., 7 лет, Нейробластома забрюшинного пространства слева с поражением л/узлов у ворот левой почки, п\аортальных, п\кавальных, КМ, мыщелков обеих бедренных костей. VI ребра справа и правой плечевой кости, T3N1M1, IV ст.
Первые симптомы заболевания (боли в животе) появились в январе 2009г.
Госпитализации: 13.01-14.01.09 — хирургическое отделение Солигорской ЦРБ. 16.01 — 27.01.2009г — детское отделение и Солигорской ЦРБ.
28.01.2009 – Минская областная клиническая больница.
Выставляемые диагнозы: ОРВИ, токсический синдром, мезоденит, ДЖВП, глистная инвазия (клинически).
При этом, в общ. ан. крови: СОЭ-54мм\ч
Проводимая терапия: антибактериальная терапия, противоглистные препараты, физиотерапевтические процедуры (соллюкс на обл. живота электрофорез магнезии на обл. правого подреберья).
Обследования:
УЗИ ОБП (Солигорская ЦРБ) 19.01.2009г. заключение:пиеклоэктазия справа, ДЖВП.
УЗИ ОБП (Солигорская ЦРБ) 27.01.2009г. выявлена опухоль 59 х 47 х 54 мм.
Повторно УЗИ ОБП (Минская ОДКБ) — 28.01.2009г. Диагноз –тот же.
Поступление в ГУ РНПЦДОГ
Проведена полихимиотерапия по протоколу.
Выполнена ауто-ТГСК.
Вывод: в данном случае причиной запущенности рака можно считать скрытое течение, но также были допущены ошибки в УЗИ диагностике (Солигорская ЦРБ).
Ш.Д., 7 лет.
Нейробластома забрюшинного пространства слева с поражением л/узлов у ворот левой почки, п\аортальных, п\кавальных, КМ, обеих бедренных костей. VI ребра справа и правой плечевой кости, T3N1M1, IV ст.
М. М., 1 год. Гепатобластома правой и левой долей печени с множествен-ными метастазами в оба легкие. T3N0M1, IV стадия.
В июне 2008г — снижение аппетита, вялость, снижение гемоглобина в анализах крови.
Амбулаторный этап:
наблюдалась уч. педиатром с диагнозом: ЖДА.
Лечение: препараты железа.
В январе 2009 — перенесла ОРВИ.
С февраля в общем анализе крови: ↓Нв, ↑СОЭ.
Состояние ухудшалось: нарастала слабость, вялость, стала плохо набирать вес.
В мае: Нв-107г\л, СОЭ — 32мм\ч.
По настоянию матери — направлен на консультацию к гематологу. 28.05.2009г.- осмотрен гематологом,
Впервые ребенку выполнена пальпация живота, выявлена гепатомегалия (+ 5 см).
М. М., 1 год. Гепатобластома правой и левой долей печени с множественными метастазами в оба легкие. T3N0M1, IV стадия.
Стационарный этап:
с 29.05 по 2.06.2009 – обследование в Витебской ДОКБ.
Впервые выполнено УЗИ. ОБП. Заключение: объемное образование правой доли печени 105 х 69 мм, поражение левой доли.
Поступление в В ГУ РНПЦДОГ, выявлены множественные метастазы в легкие.
Проведено 5 блоков ПХТ и резекция доли печени с опухолью.
М. М., 1 год. Гепатобластома правой и левой долей печени с множественными метастазами в оба легкие. T3N0M1, IV стадия.
Вывод: Причина запущенной формы рака — ошибка в клинической диагностике на уровне участковой поликлиники, где не проводился полноценный осмотр ребенка с пальпацией живота.
М. М., 1 год. Гепатобластома правой и левой долей печени с множественными метастазами в оба легкие. T3N0M1, IV стадия.
Типичные симптомы при рабдомиосаркоме различной локализации
Рабдомиосаркома орбиты
«Набухание» нижнего века. Девочка 3-х лет
Рабдомиосаркома:
поражение щеки, гайморовой пазухи, орбиты, скуловой кости и крылонёбной ямки у
11-ти месячного ребёнка:
Изъязвившаяся рабдомиосаркома левой ягодицы. (14-ти летний подросток)
Рабдомиосаркома малого таза: компрессия мочевого пузыря
Первичное обследование при рабдомиосаркоме
- Рентгенография грудной клетки в 2-х проекциях
- УЗИ живота и регионарных лимфоузлов
- КТ грудной клетки в мягкотканном и лёгочном окнах
- МРТ первичной опухоли и обнаруженных метастазов с гадолинием — альтернатива КТ
- Сцинтиграфия скелета с Tc99(3-х мерная технология)
- Пункции костного мозга из 2-х точек + трепанобиопсия
- Люмбальная пункция при параменингеальной локализации
Лимфаденопатии (ЛАП)
Нормальные л/у у здорового ребенка:
- тонзиллярные – 0,5 – 0,7 см
- подчелюстные – до 1,0 – 1,2 см
- подмышечные – до 0,7 см
- кубитальные 0,1 – 0,2 см
- Паховые – до 0.5 см.
Пальпируются шейные, подмышечные, паховые л/у
Л/узлы считаются увеличенными, если их диаметр превышает 10 мм, исключение: паховые — > 15 мм
Насторожить:
-в надключичной, позадиушной,
-эпитрахеальной
Любой л/у не в области шеи >2,5см должен быть биопсирован
Показания к биопсии:
- Продолжающееся увеличение л/у в течение 2-3-х недель
- Отсутствие уменьшения размеров в течение 5-6 недель или отсутствие нормализации к 10-12-ой неделе особенно, в связи с необъяснимой лихорадкой, потерей веса, гепатоспленомегалией
- Увеличение надключичных л/у и л/у в н/3 шеи следует биопсировать раньше
- Увеличение лимфоузлов, ассоциированное с патологическими находками при проведении радиологических методов обследования
Шейная область:
- Инфекции (стафилококки, гемолитические стрептококки, болезнь кошачьей царапины, нетуберкулёзные микобактериальные инфекции, токсоплазмоз, Эпштейна-Барр вирусная инфекция, цитомегаловирус, СПИД)
- Персистирующая прогрессирующая лимфаденопатия – лимфомы
- Дополнительные методы обследования если нет ответа на стартовую антибактериальную терапию или шейные л/у более 2,5-3 см
Лимфаденопатия
до 6 лет — лимфомы, нейробластома, рабдомиосаркома
6-15 лет — БХ, лимфома, рак щитовидной железы, рабдомиосаркома
Образование в средостении
Переднее средостение:
- киста тимуса;
2.гиперплазия тимуса
- доброкачественная тератома
- злокачественная герминогенноклеточная опухоль
- лимфома
- тимома
- перикардиальная киста
- субстернальная щитовидная железа.
Среднее средостение:
- лимфома
- туберкулез
- гистоплазмоз
- саркоидоз
- аномалии больших сосудов
Заднее средостение:
- нейробластома
- ганглионеврома
- нейрофиброма
- саркомы
- удвоенные кисты
- грыжа средостения
Необычные презентации других новообразований у детей
Герминогенно-клеточные опухоли Þ
Тимома Þ
Опухоли ЦНС Þ
Опухоль Вильмса Þ
гепатома/гепатоклеточ
ная карцинома Þ
саркома Юинга Þ
рабдомиосаркома Þ
Синдром Парино (невозможность взгляда вверх, дилятация зрачков с отсутствием реакции на свет, ретракционный или сходящийся нистагм втяжение века)
Myasthenia gravis
Диэнцефальный синдром
гипогликемия, массы в матке, тромбоз нижней полой вены, анемия
эритроцитоз, тромбоцитоз, тромбоз нижней полой вены
Синдром верхней полой вены, воспалительный синдром
выпот в перикард, лёгочные и бронхиальные кисты
Панцитопения
Проявления острых лейкозов у детей (панцитопения или сочетание двух признаков или одного)
Периферическая кровь: панцитопения
Методы исследования опухоли
Парафиновые блоки
- Световая микроскопия
- Иммуногистохимия
- электронная микроскопия
- гибридизация ДНК in situ
Отпечатки
- цитологическое исследование (опытный цитолог)
- иммунофенотипирование
- интерфазная цитогенетика
- молекулярно-цитогенетический анализ
живая ткань
- короткоживущие тканевые культуры
- молекулярно-биологический анализ
биохимический анализ опухолевой ткани
- определение нейротрансмиттеров (HVA, VMA)
Световая микроскопия
- Оптимальная фиксация (буфер!!!)
- Заливка (идеально парафин – пластик)
- Максимально тонкие срезы
- Качество краски и окраски
- Квалифицированный патолог
Опухоли из голубых мелких круглых клеток: иммуногистохимия
Краска |
Нейробластома | NHL | Юинг | Рабдомио-саркома | PNET |
| Нейро-филамент | + | — | ± | — | — |
| Синапто-физин | + | — | — | — | — |
| NSE | + | — | -* | -* | + |
| β2-микро-глобулин | — | — | — | — | + |
| LCA | — | + | — | — | — |
| Виментин | — | ± | + | + | + |
| Миоглобин | — | — | — | + | — |
| Миозин | — | — | — | + | — |
| Актин | — | — | — | + | — |
| Десмин | — | — | — | + | — |
| MYC2 | + | + |
Современные методы молекулярной биологии
- Southern blot Analys: классический метод гибридизации ДНК
- Полимеразная цепная реакция с обратной транскриптазой
- Гибридизация ДНК in situ
Хромосомные аномалии при солидных опухолях у детей
| Солидная опухоль | Хромосомная аномалия | Молекулярно-биологический эквивалент |
Семейство Юинга |
t(11;22)(q24;q12)
t(21;22)(q22;q12) |
EWS/FLI1
EWS/ERG |
Миксоидная липосаркома |
t(12;16)(q13;p11)
t(12;22)(q13;q24) |
TLS/CHOP
EWS/CHOP |
| Альвеолярная рабдомиосаркома | t(2;13)(q35;q14)
t(1;13)(p36;q14) |
PAX3/FKHR
PAX7/FKHR |
| Десмопластическая круглоклеточная опухоль | t(11;22)(p13;q12) | EWS/WT1 |
| Меланома мягких тканей | t(9;22)(q22;q12) | EWS/CHN |
| Нейробластома | HSR/doubl min
del 1p |
N-myc amplif |
Определение стадии и группы риска
- Рутинная проекционная рентгенография
- Ультразвуковое исследование
- Компъютерная томография
- Ядерно-магнитный резонанс
- Сцинтиграфия с Tc99 / MBJG Iod123
- Новые методы визуализации: SPECT и PET
- Исследование костного мозга
- Протокол операции
- Биологические характеристики (катехоламины, ЛДГ, ферритин, α-фетопротеин, хорионический гонадотропин)
Врождённая фибросаркома левой кисти у 3-х недельного младенца
- Чрезвычайно редкая патология
- Возможно драматическое уменьшение размеров опухоли с помощью предоперационной химиотерапии
- Наиболее предпочтительный режим – Vc+ACD
МРТ усиливается применением контраста гадолиний (Gd-DTPA)
- Идентифицирует область опухоли в пределах окружающего отека.
- Помогает различать кистозный компонент от солидного.
- Помогает дифференцировать резидуальную опухоль от глиоза (рубцовой ткани).
Признаки нейрогенной дифференцировки Саркомы Юинга
- Способность синтезировать ацетилхолинтрансферазу.
- Способность к нейрональной дифференцировке клеточных линий (культур) саркомы Юинга с образованием нейрональных отростков, нейросекреторных гранул, белков нейрофиламентов
- Рецепторы к полипептиду Y (регуляторный полипептид парасимпатической нервной системы)
Ранние неспецифические системные проявления нейробластом (Паранеопластические проявления)
Признаки избыточной секреции катехоламинов:
внезапные приливы, сопровождающиеся повышенным потоотделением, бледностью, головной болью, сердцебиением и повышением АД (за счет высокого уровня ренина).
Признаки избыточной секреции вазоактивного интестинального пептида:
профузная водянистая диарея, увеличением объема живота и гипокалиемией.